脂質異常症のガイドライン改訂のポイント
心筋梗塞などの 動脈硬化による病気を予防するために重要な 「脂質異常症」の治療。 より患者さん一人一人のリスクに応じた治療が目指されるようになっています。
■ガイドライン改訂のポイント
2018年に発行された現在の脂質異常症の診療ガイドは、前年に出された「動脈硬化性疾患予防ガイドライン2017年版に基づいて、 一般の診療での具体的な指針を示したものです。
ポイント①患者さんごとのリスクに応じて治療指針を決める
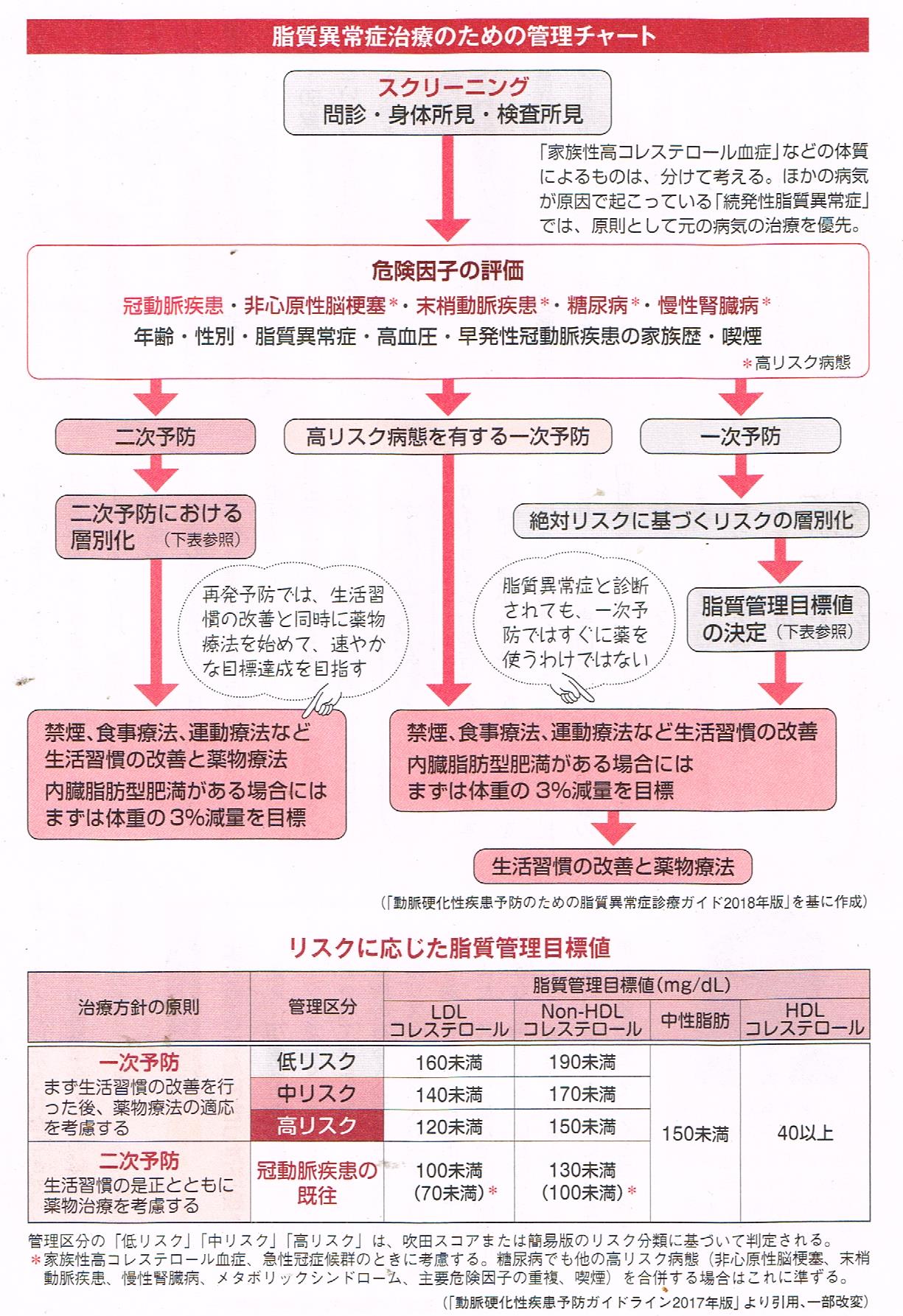
動脈硬化による病気の中でも、特に心筋梗塞・狭心症などの「冠動脈疾患」の発症には、LDLコレステロールが深く関わっているとされています。 しかし、LDLコレステロール値が同じくらい高くても、心筋梗塞が起こる人もいれば起こらない人もいます。 そのため、近年は、冠動脈疾患のリスクの高い人を見逃さずにしっかり治療を行い、リスクの低い人は食事・運動に気を付けながら経過を見るといった、 患者さんに応じた個別の対応が重要視されるようになっています。 新しいガイドラインでは、患者さんごとのリスクを把握するために、 新たな疫学的データを基に冠動脈疾患の発症確立を点数化する「吹田スコア」が導入されました。 その他に、性別年代と危険因子の数からみる簡易版のリスク分類もあります。 いずれも、動脈硬化に関わる危険因子がいくつも重なるほど高リスクとされ、厳格な管理が必要と判断されます。 患者さんも「LDLコレステロールが高いから治療する」のではなく「心筋梗塞や狭心症が起こるリスクが高いから治療する」のだと考えてください。

ポイント②動脈硬化の危険因子の重なりに目を向ける
動脈硬化による病気のリスクを高くする要因としては、脂質異常症のほか、 喫煙、 高血圧、 糖尿病、 メタボリックシンドローム、 慢性腎臓病、 冠動脈疾患の既往、 非心源性脳梗塞、抹消動脈疾患などがあります。 年齢や性別も危険因子となり、年齢が上がるにつれ、また女性より男性の方がリスクが高くなります。 新しいガイドラインでは、さらに睡眠中にたびたび呼吸が止まる 睡眠時無呼吸症候群や、 高尿酸血症にも注意が促されています。 動脈硬化による病気を防ぐためには、こうした危険因子の重なりに目を向けることが大切です。 年齢や性別は変えられませんが、禁煙や、病気の治療を行うことでリスクは減らすことができます。
ポイント③家族性高コレステロール血症を見逃さない
「家族性高コレステロール血症」は、両親のいずれか、あるいは両方から受け継いだ遺伝的な体質が原因で、 LDLコレステロール値が著しく高くなる病気です。 生まれた時からLDLコレステロール値が高い状態が続くため、若いうちから心筋梗塞などが起こりやすくなります。 この病気は、日本では200~500人に1人程度あるといわれ、稀な病気ではありませんが、気付かれていないことが多いのが現状です。 早く見つけて、強力な治療を行うことが望まれます。 「若いときからLDLコレステロール値が高い」「親が40~50歳代までに心筋梗塞を発症した」といった場合は、念のために医師に相談してください。
ポイント④危険度の高い人はより厳格にコントロール
脂質異常症の治療では、冠動脈疾患のリスクに応じて、4段階に分けられた目標値を目指して管理していきます。 すでに冠動脈疾患を発症している人の再発予防(二次予防)では、最も厳格な管理が必要です。 従来、LDLコレステロール100mg/dL未満が目標値とされてきましたが、国内外のデータから100mg/dLより少し低い程度では再発を防げないケースがあり、 さらに低く下げることが有効とわかってきました。 そこで新しいガイドラインでは、家族性高コレステロール血症や、急性冠症候群(不安定狭心症、急性心筋梗塞など)、 他の高リスク病態を伴う糖尿病のある場合には、70mg/dL未満という目標値が示されています。 最近では新しい薬も増えて、実際にその達成を目指せるようになってきました。
◆治療はどう変わる
ガイドラインの発行に合わせて、日本動脈硬化学会から冠動脈疾患のリスクを把握するためのアプリなどもネットで提供されており、 専門医に限らず、一般の内科医も個々の患者さんに応じた脂質管理を行いやすくなったといえるでしょう。 また、これまでは心臓病や糖尿病の診療を行っている医師が、LDLコレステロールを100mg/dLよりさらに下げた方がよいのではないかと考えた場合も、 下げ過ぎへの懸念があったかと思います。ガイドラインに示されたことで、リスクの高い人が再発予防のために積極的な治療を受けやすくなると考えられます。