高尿酸血症
『高尿酸血症』の状態がある程度長期化すると、尿酸が結晶化し尿酸塩という形になって、 関節や腎臓などに析出してくるようになります。 そして、血液中の尿酸が増え過ぎたことで、足の指などの関節に激しい痛みが起こる病態を 『痛風(痛風発作)』と言います。 足の親指の付け根が赤く腫れて、突然激しい痛みが起こる急性の関節炎です。 放置すると、腎臓障害などを引き起こすことがあります。患者さんの98%は男性で、特に30~40歳代以降に多く発症します。 ただし、発症年齢の若年化が進んでおり、20歳代で痛風にかかる人も増えてきました。 高尿酸血症の原因は「肥満・食べ過ぎ・アルコール・激しい運動・ストレス」などです。 また、家族に高尿酸血症を持つ人がいると、本人も要注意です。
■高尿酸血症の定義
「尿酸」は体内の新陳代謝によって生じる物質で、健康な人の血液中にも溶け込んでいますが、 この血液中の尿酸が多くなりすぎた病態を『高尿酸血症』といいます。 日本痛風・核酸代謝学会が作成した「高尿酸血症・痛風の治療ガイドライン」には、
「高尿酸血症とは尿酸の血液中に溶解可能な最大濃度である7.0mg/dlを正常上限とし、これを超えるものを高尿酸血症とする」
と定義されています。 性別・年齢を問わず、血中尿酸値が7.0mg/dlを超えると「高尿酸血症」と診断され、「痛風発作」を起こす可能性があると考える必要があります。 この状態が続くと、溶けきれなくなった尿酸が関節の中などで結晶化して(尿酸塩)、溜まっていくようになります。 その尿酸の結晶が原因となって起こるのが、突然の激痛で知られる 「痛風」です。 つまり、 尿酸値が高い病態を「高尿酸血症」、発作を起こした病態を「痛風」といいます。 「高尿酸血症」は、尿酸が多くなる原因によって、尿酸を体外へ排出する能力が低下している「尿酸排泄低下型」、 体内で尿酸がたくさん作られ過ぎている「尿酸産生過剰型」、この2つが重なっている「混合型」の3つのタイプに分けられます。
■高尿酸血症の原因
肥満や食べ過ぎなどの生活習慣が尿酸値を上げる
「高尿酸血症」は、遺伝的な要因や体質が深く関係している場合もありますが 、多くの場合、「過食や飲酒、運動不足」といった生活習慣が関係しています。 「痛風」は、欧米では昔からよく知られていた病気で、歴史上の多くの王侯貴族や有名人が痛風だったという記録が残っており、 別名「帝王病、贅沢病」ともいわれています。 ところが日本では、痛風の歴史的な記録はほとんどなく、明確な記録が残っているのは明治時代以降のもので、痛風患者が増えたのは、高度成長期以降です。 高度成長期以降、食生活が急速に欧米化し、それとともに痛風患者が激増しています。 このことから、「痛風」が食生活と密接に関連しているのは明白です。 特に、ビールなどに含まれる「プリン体」は、体内で「尿酸」に変わるため、ビールをよく飲む人に痛風が多いともいわれています。
原因となる尿酸は、「プリン体」という物質が肝臓で分解されてできます。
尿酸は、日々体内で産生される一方、腎臓から尿の中へ、腸から便の中に入って排泄され、体内の尿酸の量は、通常、一定範囲内に保たれています。
しかし、尿酸の産生量が増えたり、排泄が低下したりすると、血液中の尿酸が多くなってしまいます。
高尿酸血症の状態が長く続いて、関節内に溜まった尿酸の結晶が何らかのきっかけで剥がれると、
それを異物とみなした白血球から炎症物質が放出され、関節の腫れや激しい痛みを引き起こします。
これが「痛風発作」とも呼ばれる「痛風関節炎」です。
足の関節に起こりやすく、多くが親指の付け根に起こります。
関節の腫れや痛みは大抵1~2週間で治まりますが、尿酸値が高いままであれば、多くは発作を繰り返し、慢性化していきます。
また、高尿酸血症が続くと尿酸の結晶が皮下に溜まって「痛風結節」と呼ばれる瘤のような塊ができたり、
「腎障害」や
「尿路結石」など、
関節以外の合併症を引き起こしたりすることがあります。
さらに、近年では、結晶化した尿酸の蓄積の有無にかかわらず、尿酸値がさまざまな生活習慣病のリスクの指標となるとも考えられています。
痛風の患者さんはこの30年ほど(2020年現在)で4倍以上に増え、2018年には110万人を超えています。
高尿酸血症のある人はその約10倍、1000万人ほどと推定されています。
一般に女性は男性より尿酸値が低く、痛風の患者さんのほとんどは男性です。
しかし、女性も閉経後は尿酸値が上昇し、70歳以降は男性と差がなくなって、痛風のリスクも高まります。
女性では薬剤性の痛風も多くみられます。
血液中の尿酸の濃度を示す「尿酸値」が高い人ほど、痛風発作を起こしやすいといえます。 尿酸値は、ある特定の要因で上がるというわけではありません。 次のような要因が複数重なったり長期間続くことで、尿酸値は徐々に高くなります。
- ▼肥満
- BMI(体格指数)が高いほど、高尿酸血症を起こしやすいことがわかっています。 肥満があると、腎臓で尿酸を排泄する機能が低下して、尿酸が体内に溜まりやすくなるためです。 また、高尿酸血症に伴う合併症も起こりやすくなります。 肥満があって尿酸値の高い人は、適切な方法で減量を行うことで、尿酸値が下がることが確認されています。
- ▼食べ過ぎ
- 食事の総量が多すぎると、体内で尿酸がたくさん作られるようになります。 また、プリン体を多く含む食べ物を極端に摂り過ぎることも、尿酸値を上げる要因となります。
- ▼アルコール
- よく”ビールはプリン体が多いが、焼酎は少ないから飲んでもよい”といった誤解を耳にしますが、 お酒は、どんな種類であれ体内での尿酸の合成を促す作用があります。 また、大量の飲酒は腎臓の尿酸の排泄機能を低下させます。
- ▼激しい運動
- 瞬間的に全力を出すような激しい運動(無酸素運動)は、尿酸値を上昇させます。 また、激しい運動をすると、関節内の結晶が剥がれやすく、発作の引き金になります。
- ▼ストレス
- まだ仕組みは解明されていないものの、ストレスが強いと尿酸値が高くなることがわかっています。 ストレスを受けると体内での尿酸の合成が進むのではないかと考えられています。
●親などに痛風を持つ人がいる場合は注意が必要
親や兄弟姉妹などに痛風・高尿酸血症を持つ人がいると、本人も発症しやすいといわれています。 尿酸値が高くなりやすいという遺伝的要因に加えて、食生活や運動などの生活習慣に共通する部分が多く、 肥満など体型が似てくることが多いのも一因と考えられます。 該当する人は、仮に今まで痛風発作が起きていなくても安心せずに、今から生活習慣を改善するようにしましょう。 また、健康診断を毎年受けて、尿酸値をチェックするようにしてください。
■高尿酸血症を調べる検査
血液検査で尿酸値がわかる
健康診断を毎年受けることが大切
高尿酸血症かどうかは血液検査で診断できますが、尿酸値には生理的な変動もあるため、少なくとも2回以上測定し、持続的に高いことを確認して診断します。 痛風の診断には、問診、診察とともに、以前から患部の関節に尿酸の結晶を確認することが重要とされてきましたが、 最近では超音波検査などの画像検査を活用して、総合的に判定されることも多くなっています。 診断では感染による蜂窩織炎などとの鑑別が重要です。
- ▼問診
- 「食生活」「飲酒習慣」「ストレスの強さ」「家族の痛風・高尿酸血症の有無」などが聞かれます。
- ▼触診
- 足の関節に痛みが起こる病気には、足の親指が小指の方に曲がる 「外反母趾」などもあります。 足や膝などの関節に医師が触れ、そのような別の病気との鑑別を行います。
- ▼血液検査
- 血液中の尿酸の濃度を調べます。尿酸値が7.0mg/dlを超えると、高尿酸血症と診断されます。
- ▼尿検査
- 「尿への尿酸の排泄量」を調べて、治療薬を検討します。 また、「尿たんぱくの有無」や「潜血反応」で腎臓や尿路の状態を調べ、合併症の有無を確かめます。
検査の中で、最も重要なのは血液検査です。しかし、痛風発作が起こっていると普段よりも尿酸値が低く出やすいため、 本当は尿酸値が高いのに、異常がないように見えることもあります。 また、尿酸値が高ければ、例えそれまで痛風発作を起こしていなくても、生活習慣の改善などが必要です。 痛風発作がなくても、毎年健康診断を受けて、普段の尿酸値をチェックしましょう。
■ガイドライン改訂のポイントは?
2019年改訂の高尿酸血症・痛風の治療ガイドラインでは、診療の場で意見が分かれたり判断に迷ったりする点を表した疑問文と、 それに対しての推奨文が新たに載せられました。 医学的な検証とともに、治療による益と害のバランス、患者さんの考え方、医療費の面にも目を向けて検討されたのが特徴です。
●ポイント①痛風発作には早期にしっかり薬を使い、軽快したら中止する
急性の痛風関節炎は、特別な治療をしなくてもいずれ治まりますが、痛みが激しく、患者さんの生活の質を著しく低下させるのは明らかです。 やはり速やかに薬物療法を行うことが勧められます。 治療薬としては、非ステロイド抗炎症薬、コルヒチン(低用量)、ステロイド薬のうち、いずれかを使います。 従来、痛風発作の治療では、「予兆があったらコルヒチン、発作時には非ステロイド抗炎症薬、非ステロイド抗炎症薬が使いにくければステロイド薬」 と位置付けられてきましたが、新しいガイドラインでは、いずれも第一選択薬とされています。 その中で、患者さんの経過・重症度・薬歴・併用薬などに応じ、薬の副作用や担当医の経験などから選択されます。 痛風発作に対する薬は、必要な期間、十分な量を用い、症状が軽快したら中止します。 ステロイド薬も3~5日ほど使うだけなので、長期使用に伴う免疫機能低下のような副作用の心配は無用です。 尿酸値を急に変動させると痛風発作を誘発しやすいので、尿酸値を下げる薬は、関節炎が完全に収まった後に、少量から開始します。 尿酸値降下薬の使い始めに起こる発作の予防に、コルヒチンを3~6か月間併用することもあります。
●ポイント②痛風発作が起こらなくても高尿酸血症は見過ごせない
高尿酸血症による問題は痛風を招くことだけではありません。 近年、注目されているのは、尿酸値が高い人はメタボリックシンドロームになりやすく、 高血圧、 肥満、 脂質異常症、 糖尿病、 脂肪肝、 腎臓病、心血管病、 心不全などを併発しやすいことです。 高尿酸血症はさまざまな生活習慣病と関連し合って、臓器障害のリスクとなると考えられています。 尿酸値が高いことによる全身病のリスクには性差があり、女性では、7.0mg/dL以下(高尿酸血症とは診断されない)であっても尿酸値の上昇に伴い、 生活習慣病のリスクが高くなると考えられます。
●ポイント③高尿酸血症のタイプに新たな分類が示された
尿酸値は、体内で尿酸が産生される量と、腎臓や腸からの排泄とのバランスで決まります。 高尿酸血症は、尿酸値が高くなった原因により分類され、それに応じて治療薬などが使い分けられます。 従来、「尿酸排泄低下型」「尿酸産生過剰型」「混合型」に分けられていましたが、その分類が見直されました。 新しい分類では、高尿酸血症は次の3つのタイプに分けられています。
- ①尿酸排泄低下型
- 主に腎臓からの尿酸の排泄量が少ないタイプ。
- ②腎負荷型(尿酸産生過剰+腎外排泄低下)
- 尿酸の産生量が多かったり、腸からの排泄量が少なかったりして、腎臓からの排泄量が多くなっているタイプ。
- ③混合型
- ①と②の両方があるタイプ。治療では、尿酸排泄低下型には原則的に尿酸排泄促進薬が用いられます。 腎負荷型では食事のプリン体制限が特に効果的とされ、薬物療法では主に尿酸生成抑制薬が用いられます。 従来、尿酸産生過剰型には基本的に尿酸生成抑制薬が用いられてきたので、分類が変わっても尿酸降下薬の選択に大きな影響はありません。
●ポイント④尿酸値を下げる治療薬が進歩してきた
高尿酸血症の治療では、2011年にフェブキソスタットが登場し、13年にトピロキソスタットが加わって、薬物治療は大きく変わってきています。 これら2つの新薬は、肝臓での尿酸の合成に関わる酵素の働きを抑えることで、作られる尿酸を減らす尿酸生成抑制薬です。 それまで唯一の尿酸生成抑制薬だったアロプリノールも、作用の基本的な仕組みは同じですが、腎機能の低下に応じた容量調節が必要で、 稀に重い副作用が起こることがあるため、使いにくいケースがありました。 一方、2つの新薬では、中等度の腎障害までは容量調節が不要で、薬の飲み合わせによる影響や副作用も少ないことから、治療を行いやすくなっています。 最近では、尿酸排泄低下型の患者さんにも有効との報告もあります。ただし、薬価は新薬のほうが高くなります。 そのほか、抗癌剤治療に伴う高尿酸血症に対して、尿酸分解酵素薬やフェブキソスタットが用いられています。
●ポイント⑤無症状の高尿酸血症に薬を使うかどうかの目安が示された
痛風関節炎や痛風結節が起こっていない「無症状性高尿酸血症」では、腎臓などの臓器保護の目的で尿酸降下薬を使うかどうかについて、 専門家の中にも議論があり、国によっても異なります。 日本のガイドラインでは、まず生活習慣の改善を図ったうえで、合併症がある場合は尿酸値が8.0mg/dL以上、合併症がない場合でも尿酸値が9.0mg/dL以上であれば、 薬による治療を検討することが勧められています(下図参照)。 新しいガイドラインでは、その目安を踏襲しながら、推奨度は患者さんの合併症などと薬を使う目的によって異なっています。 例えば腎障害がある場合に、腎機能の低下を抑える目的で尿酸降下薬を使うことは推奨されていますが、高血圧や心不全がある場合、 心血管病の発症や死亡を減らす目的で使うのは、根拠が不十分で、積極的には推奨できないとされています。 また、高血圧・糖尿病・脂質異常症などの生活習慣病を合併している場合は、その管理を優先し、尿酸代謝に好ましい治療薬を選んで使います。 それでも8.0mg/dL以上の場合に尿酸降下薬を加えます。
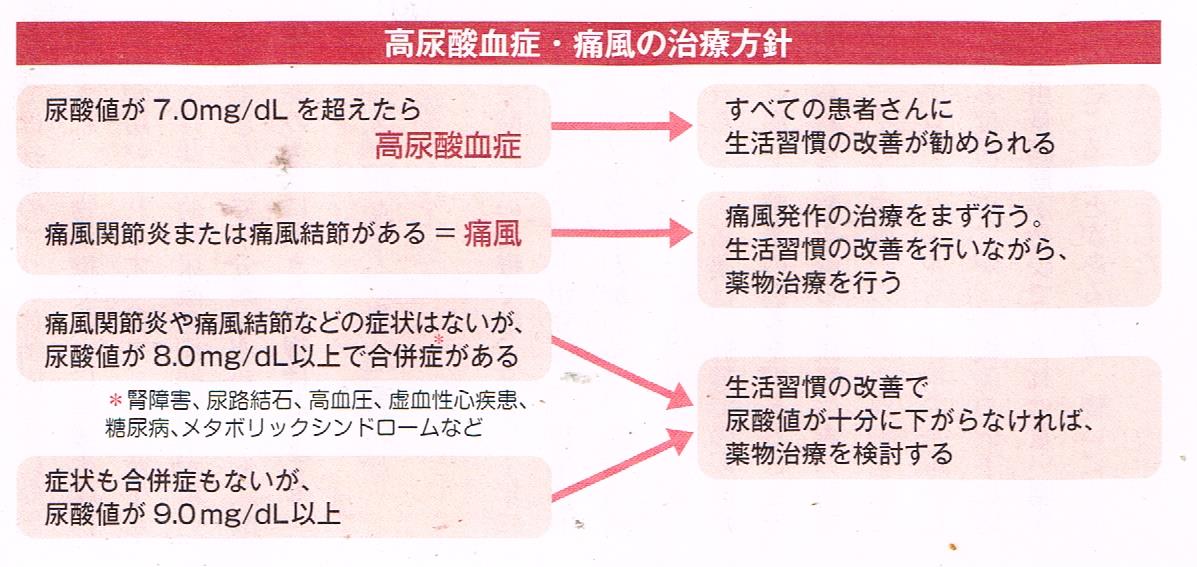
●ポイント⑥尿酸降下薬は、尿酸値を6.0mg/dL以下に保つことを目標に使う
血液中に溶けきれない尿酸が結晶化して溜まるのは、尿酸値が7.0mg/dLを超えたあたりからですが、 それより少し低い程度では、溜まった尿の結晶はほとんど減りません。 高尿酸血症の治療では、尿酸値を6.0mg/dL以下に維持することを目標にして使っていきます。 痛風結節がある場合は、できれば、5.0mg/dL以下に下げるのが望ましいとされています。 無症候性高尿酸血症でも、尿酸降下薬を用いる場合には、尿酸値6.0mg/dL以下が治療の対象となります。 ただし、尿酸を下げる方法は薬物治療だけではありません。 高尿酸血症と診断されたら、まず 肥満の解消と 多量の飲酒の改善が重要です。 メタボリックシンドロームに関する研究では、体重を3%以上減らすと、血糖値や血圧、脂質代謝、肝機能などとともに尿酸値も改善しています。
■高尿酸血症の治療
高尿酸血症の治療法には、「生活療法」と「薬物療法」があります。 基本となるのは生活習慣の改善で、痛風発作の経験がなく、尿酸値もさほど高くない場合は、生活習慣を見直すことから始めます。 一方、痛風発作を何度も起こしたことがある人や、生活習慣の改善だけでは尿酸値が十分に下がらない場合、合併症がある場合などには、薬物療法の併用を検討します。 治療では、急性の痛風関節炎に対する治療と、根底にある高尿酸血症の治療を分けて考える必要があります。
- ▼痛風関節炎の治療
- 痛風発作が起こったときは、非ステロイド抗炎症薬、コルヒチン、ステロイド薬などの炎症を抑える薬を使って、痛みや腫れの改善を図ります。 併せて「患部を高くする、患部の負担を避ける、冷やす」などに留意します。「禁酒」も大切です。
- ▼高尿酸血症の治療
-
高尿酸血症かどうかは血液検査で診断できますが、尿酸値には生理的な変動もあるため、少なくとも2回以上測定し、持続的に高いことを確認して診断します。
痛風の診断には、問診、診察とともに、以前から患部の関節に尿酸の結晶を確認することが重要とされてきましたが、
最近では超音波検査などの画像検査を活用して、総合的に判定されることも多くなっています。
治療では、急性の痛風関節炎に対する治療と、根底にある高尿酸血症の治療を分けて考える必要があります。
高尿酸血症と診断されたら、まずは尿酸値を上げやすい生活習慣病の改善が勧められます。 尿酸値を下げる「尿酸降下薬」による薬物治療の必要性は、尿酸値の高さや症状などによって判断されます。 尿酸降下薬には「尿酸生成抑制薬」「尿酸排泄促進薬」「尿酸分解酵素薬」があり、高尿酸血症のタイプに応じて選択されます。 尿酸排泄促進薬を用いる場合は、尿中の尿酸が増えるため、尿路結石の予防を目的として、「尿アルカリ化薬」の併用もよく行われます。
【関連項目】:『高尿酸血症(痛風)の治療Ⅰ 「生活療法」』 / 『高尿酸血症(痛風)の治療Ⅱ 「薬物療法」』
●高尿酸血症の治療
高尿酸血症と診断されたら、まずは尿酸値を上げやすい生活習慣の改善が勧められます(下段参照)。 尿酸値を下げる「尿酸降下薬」による薬物治療の必要性は、尿酸値の高さや症状などによって判断されます。 尿酸降下薬には「尿酸生成抑制薬」「尿酸排泄促進薬」「尿酸分解酵素薬」があり、高尿酸血症のタイプに応じて選択されます。 尿酸排泄促進薬を用いる場合は、尿中の尿酸が増えるため、尿路結石の予防を目的として、「尿アルカリ化薬」の併用もよく行われます。
- ▼高尿酸血症・痛風の生活改善のポイント
- ◇肥満の改善・予防(エネルギーを摂り過ぎない)
- ◇飲酒量を減らす(特にビールに注意)
- ◇プリン体を多く含む食品を摂り過ぎない(特に牛肉、豚肉、ハム、ベーコン、健康食品のDNA/RNAやビール酵母などに注意)
- ◇果糖・ショ糖を摂り過ぎない
- ◇乳製品・大豆食品を多く摂る
- ◇アルカリ性食品を摂る
- ◇水分を十分に摂って尿量を増やす(心臓病や腎臓病がなければ1日2Lを目安に)
- ◇適度な有酸素運動を行う
●尿酸値
治療では、尿酸値の目標は6mg/dL以下とし、極端に下げることはしません。 健康な人でも、成人男性では血液中に5~6mg/dLの尿酸があります。 実は、哺乳類の多くは尿酸を分解する酵素を持っており、尿酸が溜まることはありません。 ところが、人間などの一部の哺乳類は、進化の過程でその酵素を失い、血液中に一定量の尿酸が含まれるようになった、と考えられているのです。 そのため、尿酸は単なる老廃物ではなく、 抗酸化作用など、体内で何らかの役割を担っていると推測されています。
■対応はどう変わる?
痛風発作が起こって受診した患者さんも、痛みが治まると治療をやめてしまう人が少なくありません。 しかし、根底にある高尿酸血症を改善しないと、発作を繰り返すだけでなく、腎臓を始め、さまざまな臓器の障害が起こりやすい状態が続くことになります。 尿酸値が伝えているリスクに目を向け、継続して治療を行うことが大切です。 高尿酸血症・痛風は治療法の選択肢が増え、治療方針も多様になっています。 患者さんが必要な情報や自らの考えを医師に伝えることが一層大切になります。 よく相談して、自分に適した方法を見つけ、治療を続けてください。
■高尿酸血症の合併症
血液中の尿酸値が高いと 「痛風発作」 「腎障害」 「尿路結石」をはじめ、 「高脂血症(脂質異常症)」 「高血圧」など、さまざまな病気を併発しやすくなります。
【関連項目】:『高尿酸血症の合併症』